l’acné
- Catégorie: articles
- Date: 15-02-2021
L’acné, à quoi ça ressemble ?
COMPRENDRE
L’ acné touche en France environ 6 millions de personnes : majoritairement des adolescents (60% dont 15% sévère), mais aussi 25% des adultes, surtout les femmes. Chez l’ adolescent, elle dure en moyenne 3 à 4 ans puis, le plus souvent, disparaît spontanément entre 18 et 20 ans. L’ acné est la maladie de la peau qui a les répercussions psychologiques les plus importantes chez les patients, car elle modifie l’ image corporelle des individus à des moments clés de leur vie (l’ adolescence, la femme jeune) et parce qu elle atteint le visage. Elle interfère alors dans la relation avec les autres.
L’ acné est une maladie inflammatoire chronique. Les causes sont multiples : génétique, hormonales, hygiène… On parle de dysseborrhée. Elle touche les follicules pilo-sébacés : chaque poil est associé à une glande sébacée qui sécrète le sébum, un fluide huileux dont la fonction normale est de protéger la peau. Le sébum s’ écoule normalement en permanence par le canal pilaire, là où le poil émerge de l’ épiderme. Quand le follicule est atteint par l’ acné, le canal pilaire est bouché ou encombré par du sébum trop visqueux ou produit en excès et par des cellules mortes de la peau mal évacuées (les kératinocytes). Aux modifications du fonctionnement de ce follicule pilo-sébacé s’associe la pullulation d’une bactérie, le Propionibacterium acnes qui sécrète des substances pro-inflammatoires.
Différents types d'acné
La maladie acnéique combine différents types de lésions qui dépendent de l’ importance de la rétention de sébum, de l’ inflammation ou de l’ infection du follicule pilosébacé. La maladie touche essentiellement le visage, mais peut aussi toucher le front, le dos, l’ arrière du cou, l’ avant du thorax.
Il y a donc plusieurs types d’ acné, souvent combinés, on parle alors d’ acné polymorphe :
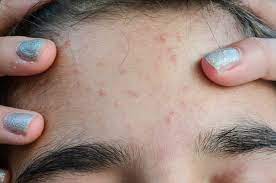
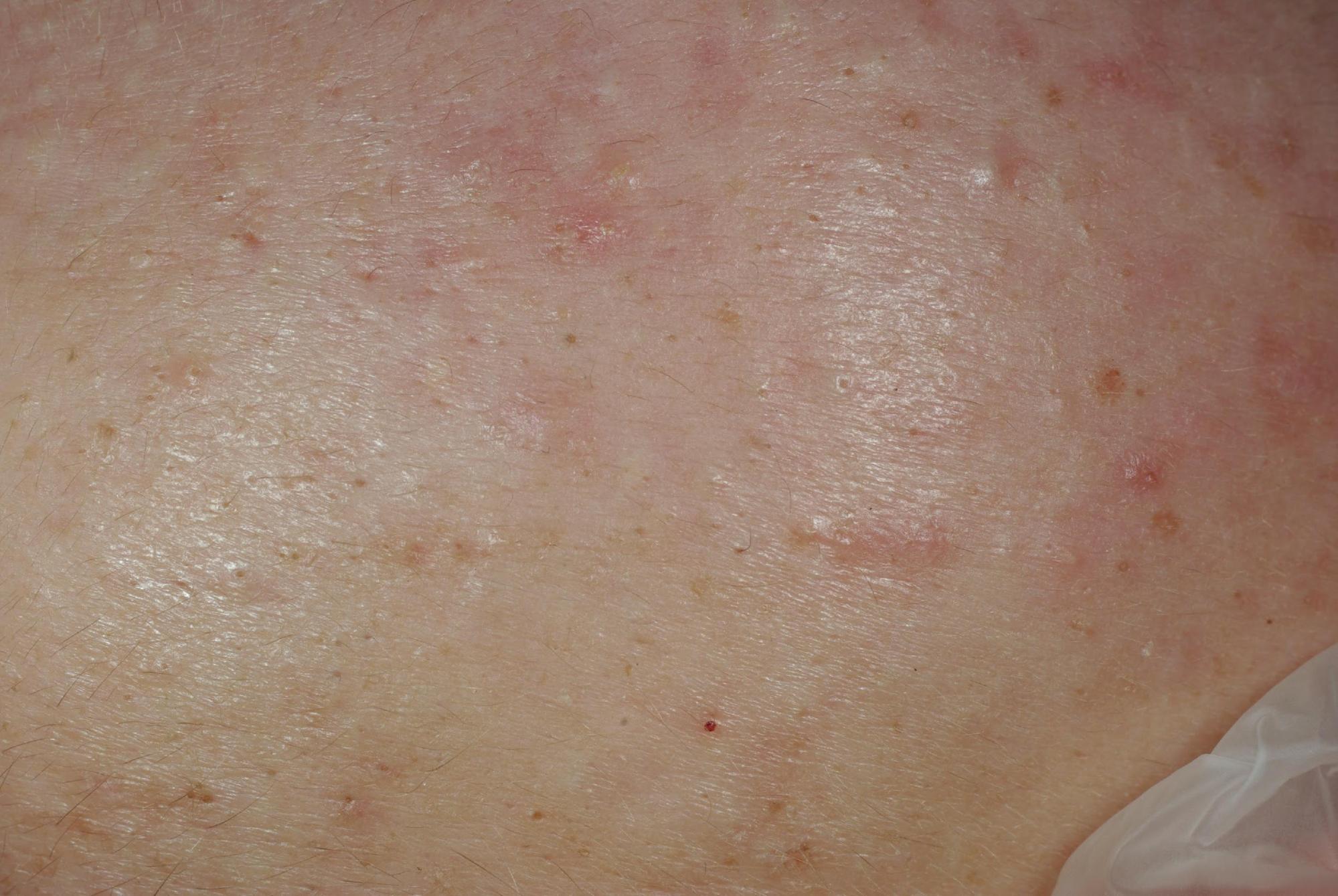
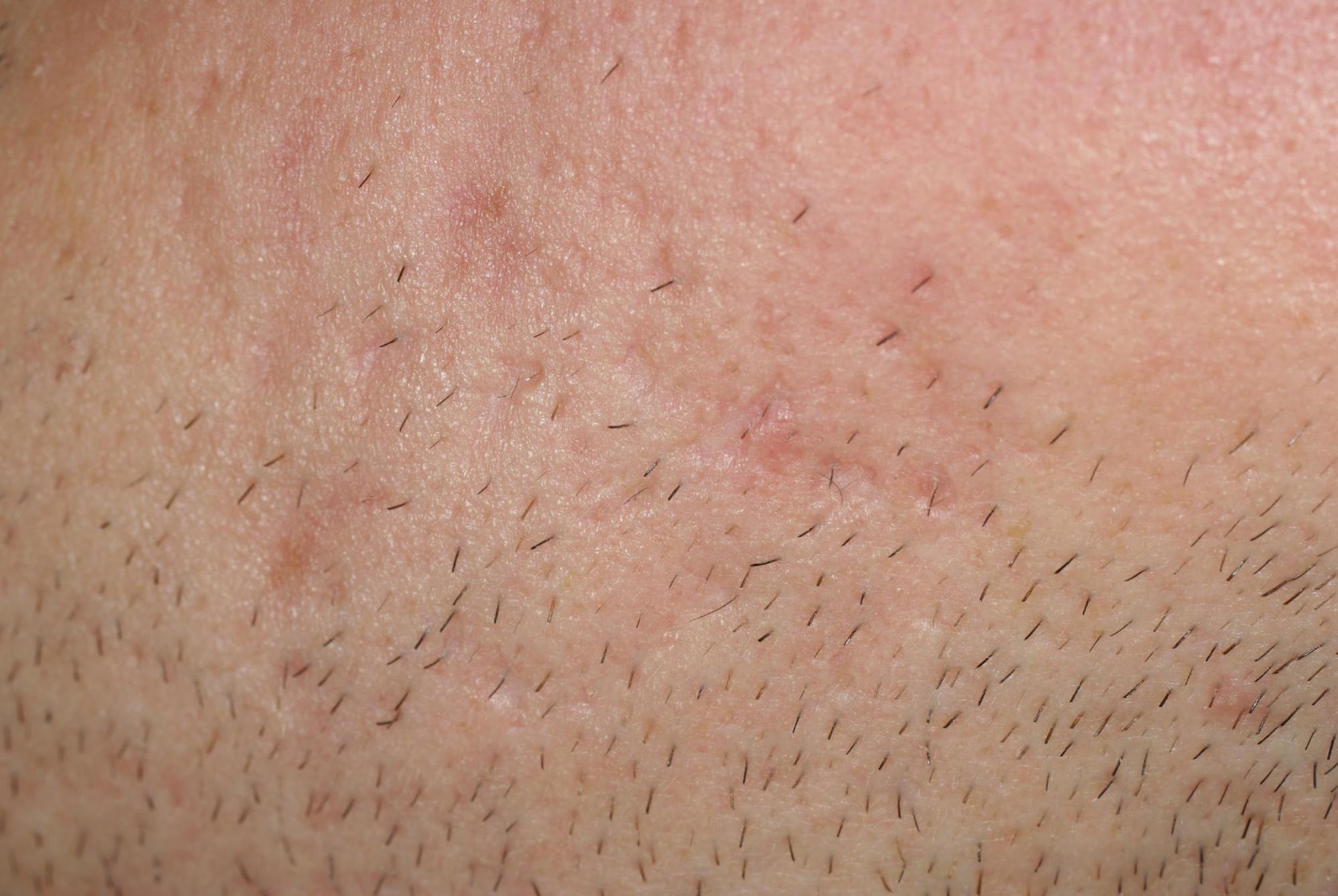
- l’ acné rétentionnelle caractérisée par une peau grasse et brillante, des pores dilatés, la présence de points noirs (comédons ouverts) et de points blancs sous la peau (microkystes ou comédons fermés).
ACNÉ RÉTENTIONNELLE

ACNÉ RÉTENTIONNELLE : COMÉDONS OUVERTS
ACNÉ RÉTENTIONNELLE : COMÉDONS FERMÉS (MICROKYSTES)
- l’ acné inflammatoire qui correspond à un déséquilibre du microbiome (flore) qui se met à sécréter des facteurs inflammatoires dans le follicule pilo-sébacé. Les comédons s’ enflamment. Quand l’ inflammation est superficielle, il apparaît des papules (élevures rouges) et des pustules (boutons purulents).

ACNÉ INFLAMMATOIRE : PAPULES / PUSTULES
Quand l’ inflammation est profonde, il apparaît des nodules souvent très douloureux qui peuvent évoluer vers des abcès/kystes.
Plus l’ inflammation est sévère, profonde et dure, et plus il y a de risques de cicatrices.
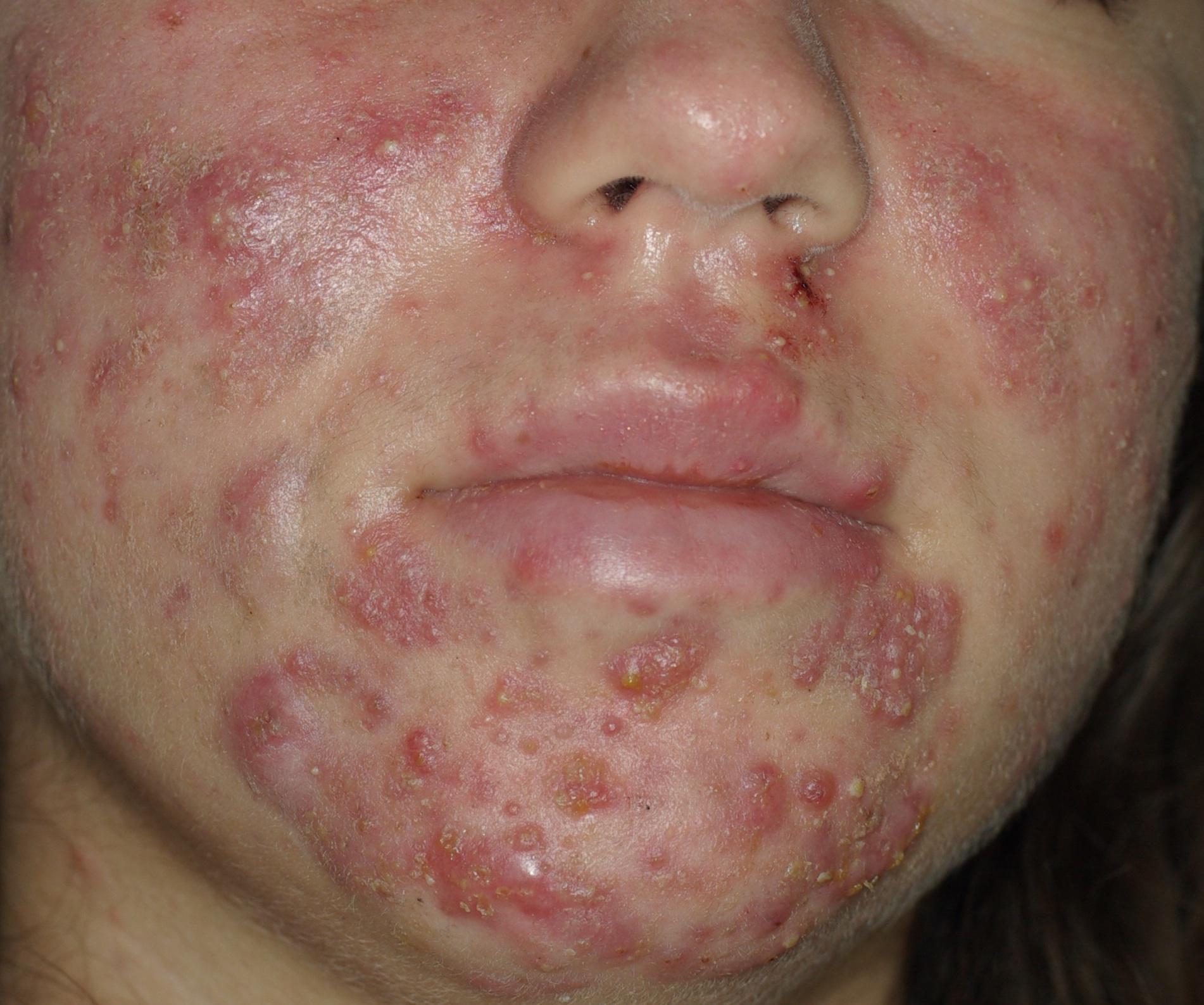
ACNÉ INFLAMMATOIRE : NODULES
Les formes les plus graves sont l’ acné conglobata et l’ acné fulminans.
Il ne faut pas les confondre avec la maladie de Verneuil (hidradénite suppurée).
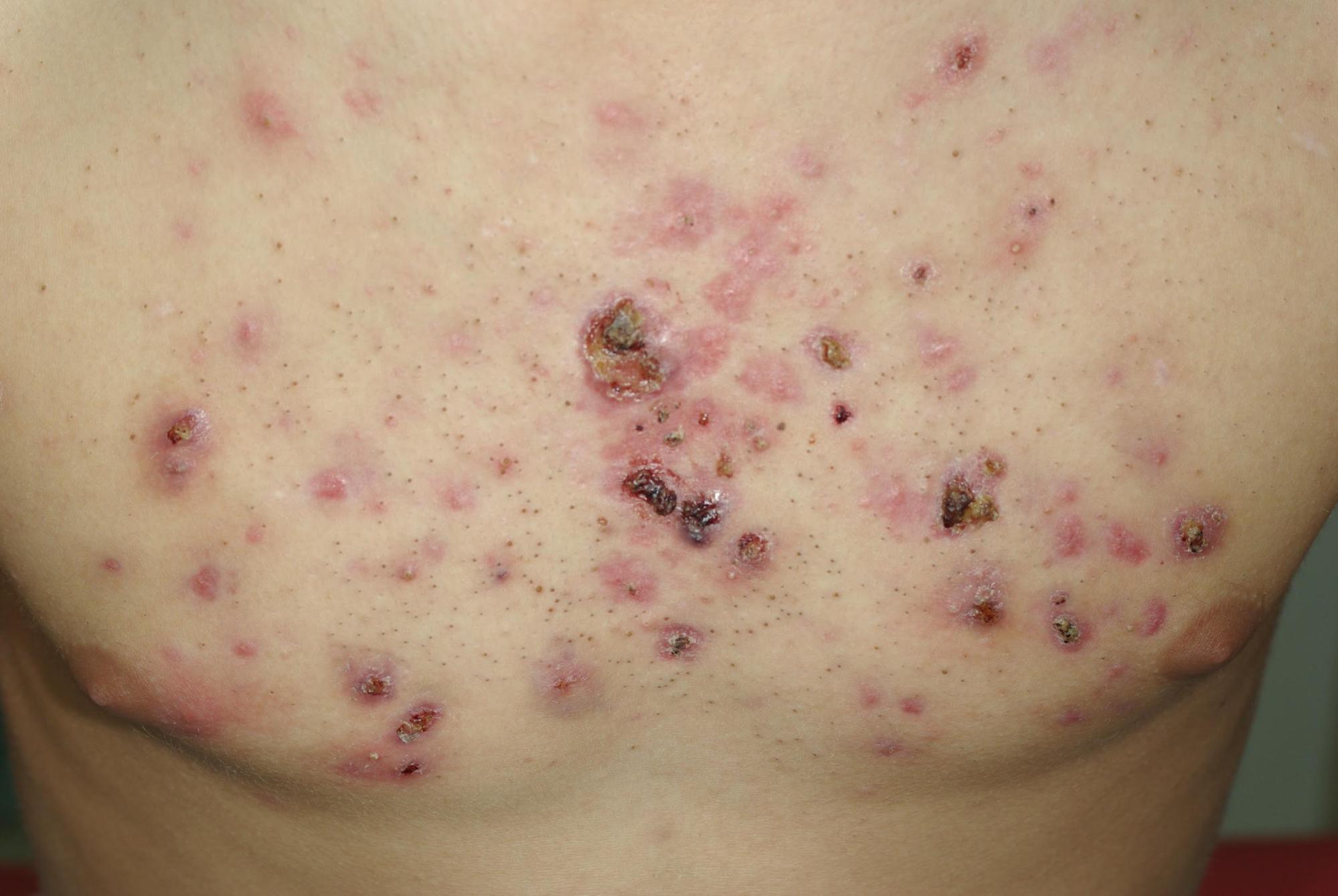
ACNÉ CONGLOBATA
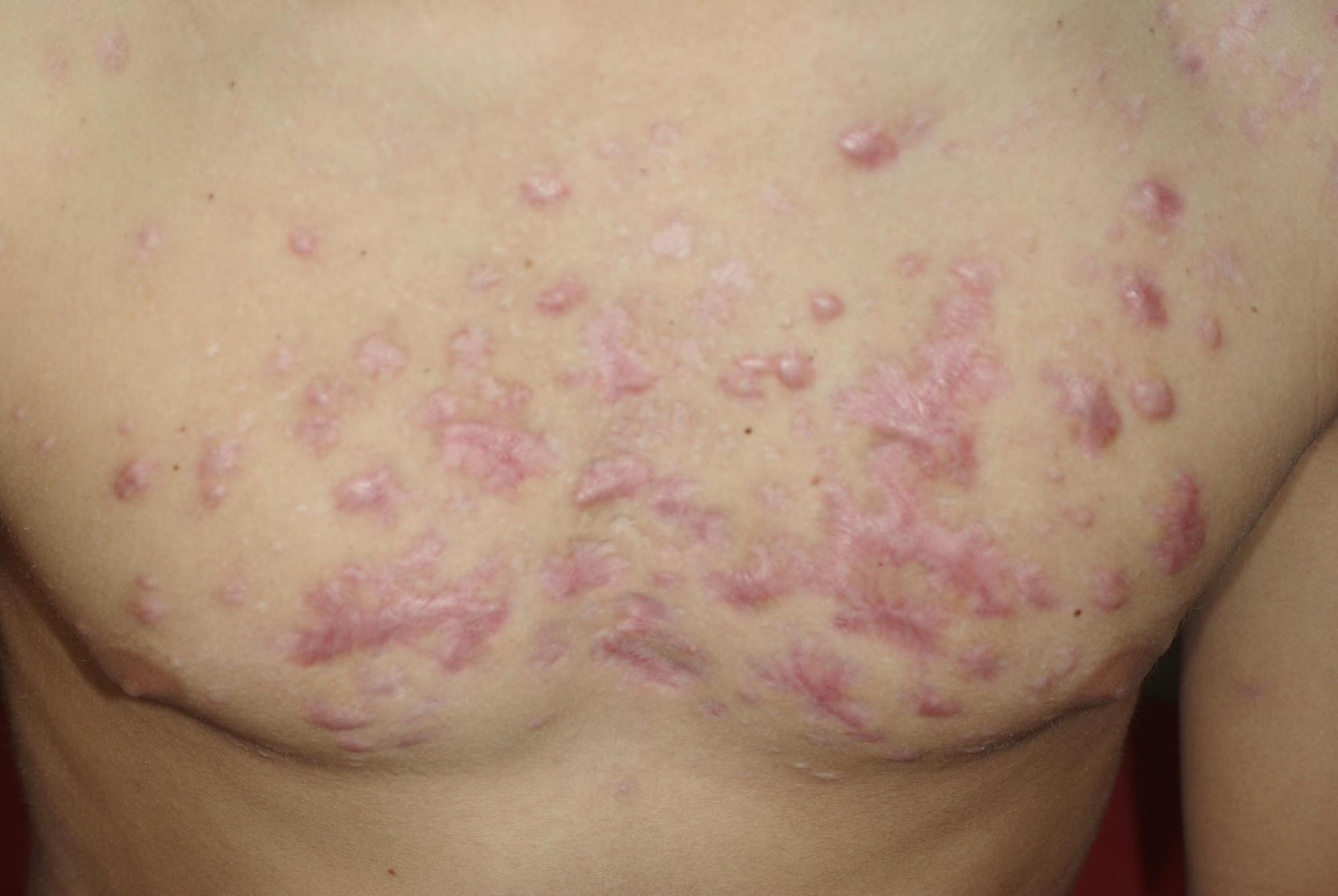
- l’ acné conglobata ou acné nodulo-kystique est une forme rare de l’ acné. Il s agit d’ une forme d’ acné constituée de comédons de grande taille qui deviennent très rapidement inflammatoires avec la formation de nodules et de kystes qui peuvent fusionner et entraîner des cicatrices importantes et étendues. Elle débute à l’ adolescence et s étend au tronc, aux épaules, aux fesses et aux racines des membres. Elle est chronique.
- l’ acné fulminans (fulminante) est une évolution grave et exceptionnelle de l’ acné qui touche essentiellement les hommes. Une poussée brutale s’ accompagne de fièvre à plus de 39°C et parfois de douleurs dans les articulations. Les nodules peuvent évoluer vers des ulcérations nécrotiques et hémorragiques. Elle nécessite un traitement spécifique par corticothérapie générale.
Les différentes étapes de l’acné
La séborrhée
- Littéralement « écoulement de sébum », est souvent la première manifestation de l’ acné. La peau est alors grasse, brillante et les pores sont dilatés. Cette sécrétion de sébum a lieu dans les zones où se trouvent les glandes sébacées : essentiellement le visage, mais aussi la face antérieure du thorax et la partie centrale du dos. Cette modification de la texture de la peau concerne au début, la partie centrale du visage (Zone dite T) : le front, la pointe du nez, le menton puis les joues. Cet excès de sébum s’ accompagne rapidement de très petits points noirs appelés micro-comédons ou bouchons cornés. La présence de graisse ou acides gras libres dans le sébum constitue la nourriture idéale pour certaines bactéries qui vont alors pouvoir se développer dans les follicules pilo-sébacés et préparer, dès ce stade, la phase inflammatoire de l’ acné.
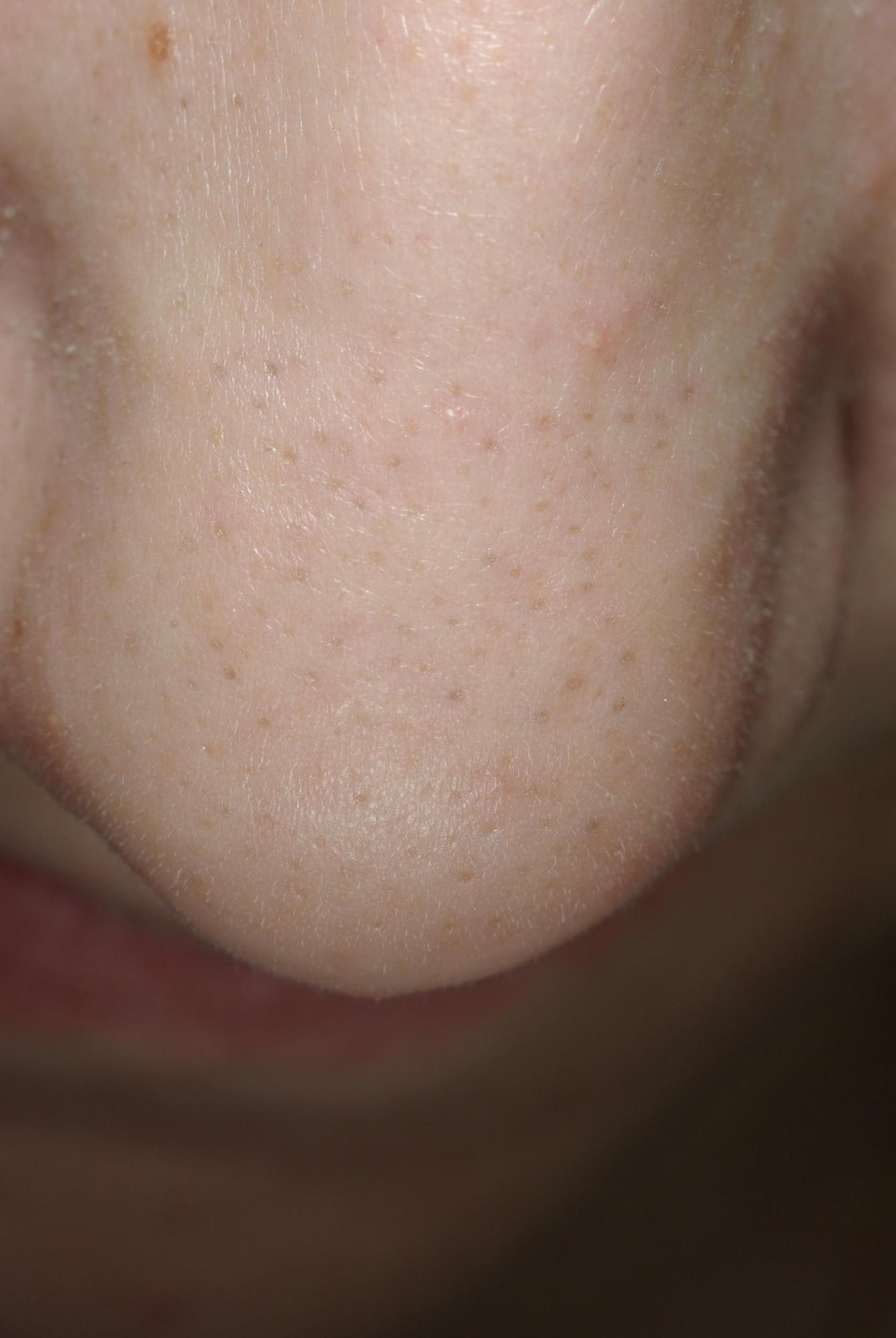
ACNÉ SÉBORRHÉE ET BOUCHONS CORNÉS
Le comédon ouvert
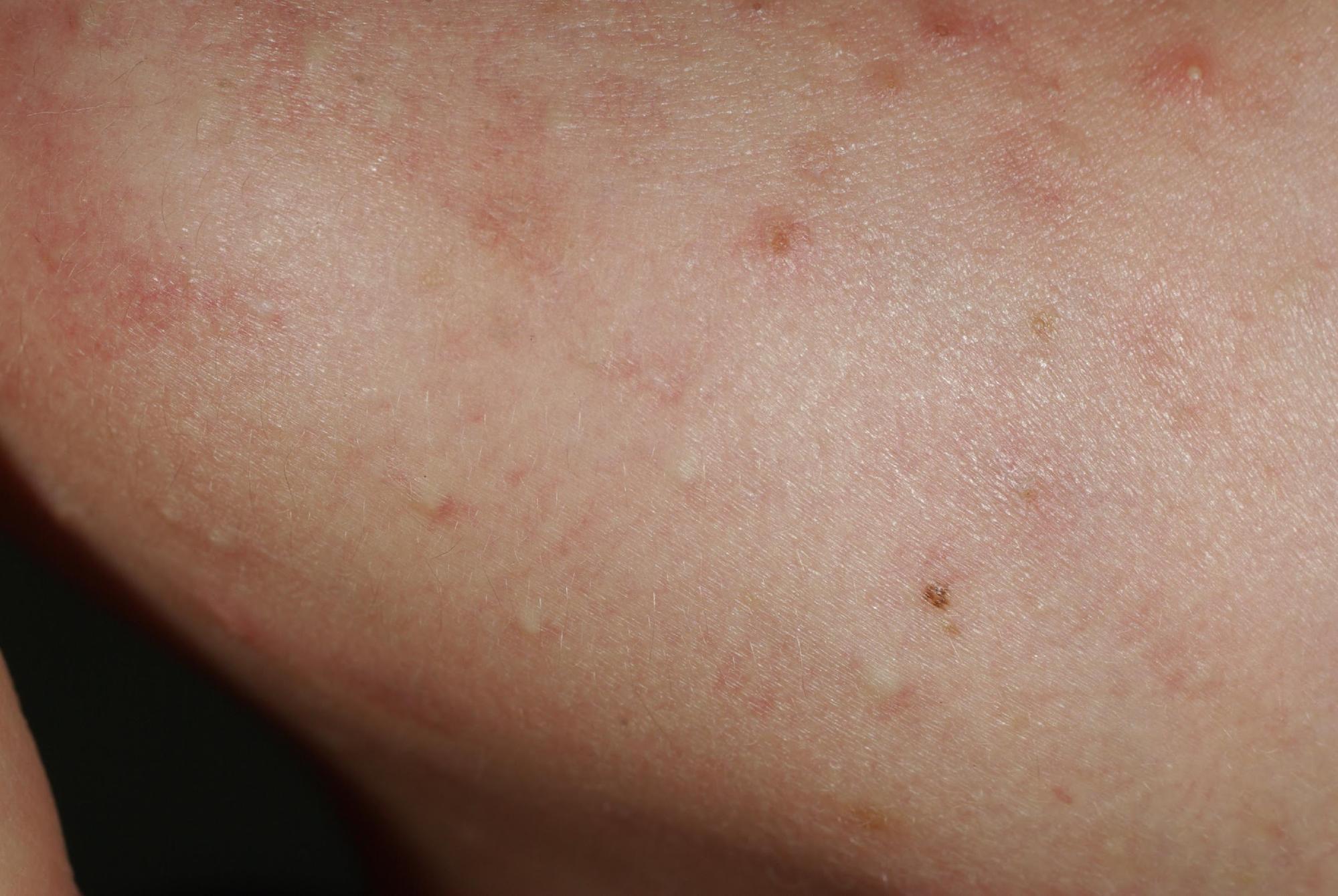
- Le comédon ouvert est dit point noir. Il est aussi qualifié de « ver de peau » car il est un mélange de sébum et de cellules de la paroi du canal pilaire, les kératinocytes, et lorsqu’ on le presse, il sort sous la forme d’ un filament évoquant un ver. Cette manœuvre est déconseillée car elle risque d’ entraîner une surinfection. La coloration noire est due à l’ oxydation des kératinocytes contenus dans le sébum. Le point noir mesure entre 1 et 3 mm de diamètre. Dès ce stade, les conditions sont réunies pour le développement d’ une bactérie, habituellement présente dans le follicule, le propionibacterium acnes. Le comédon qui n’ est pas traité risque d’évoluer vers la papule ou la pustule.
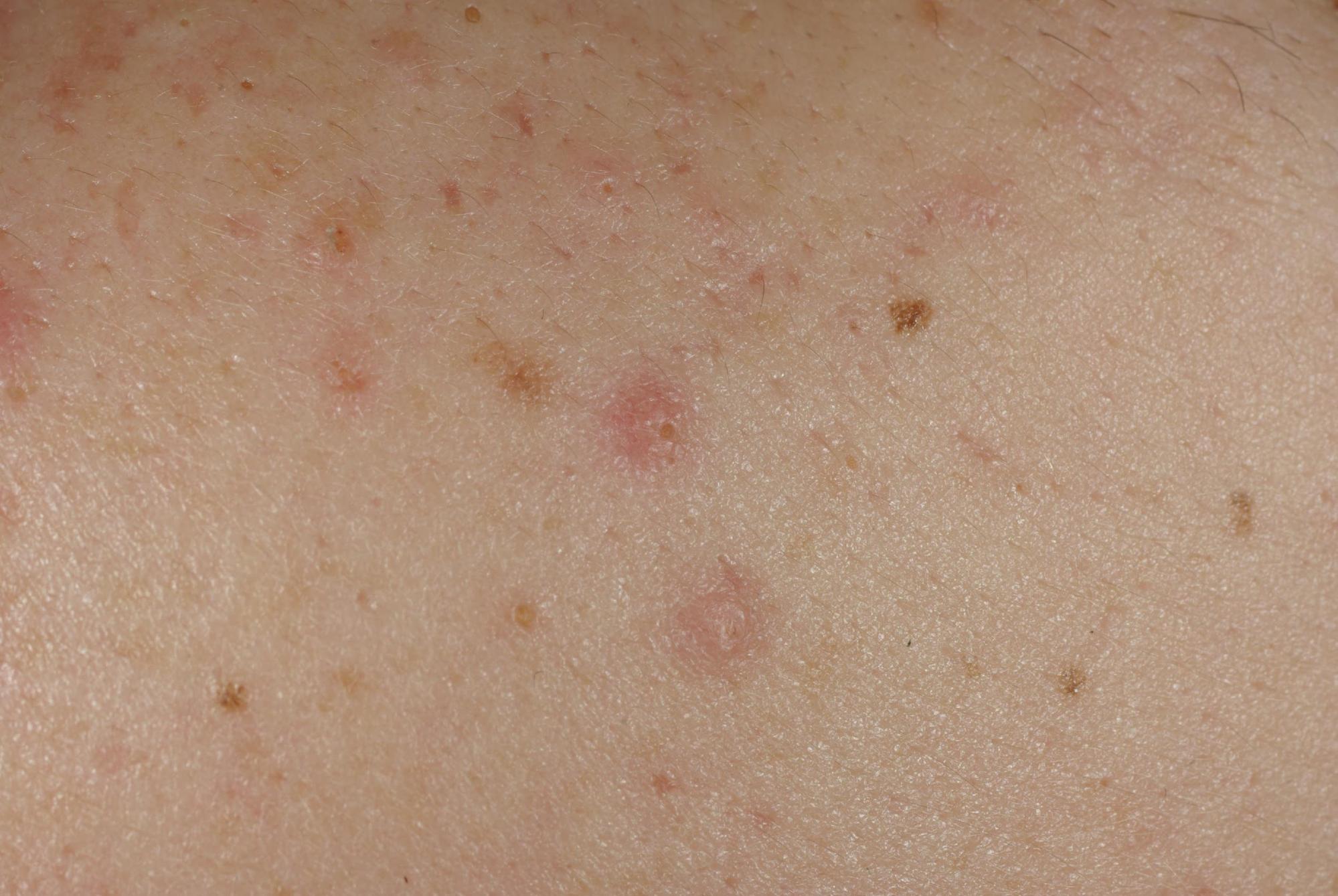
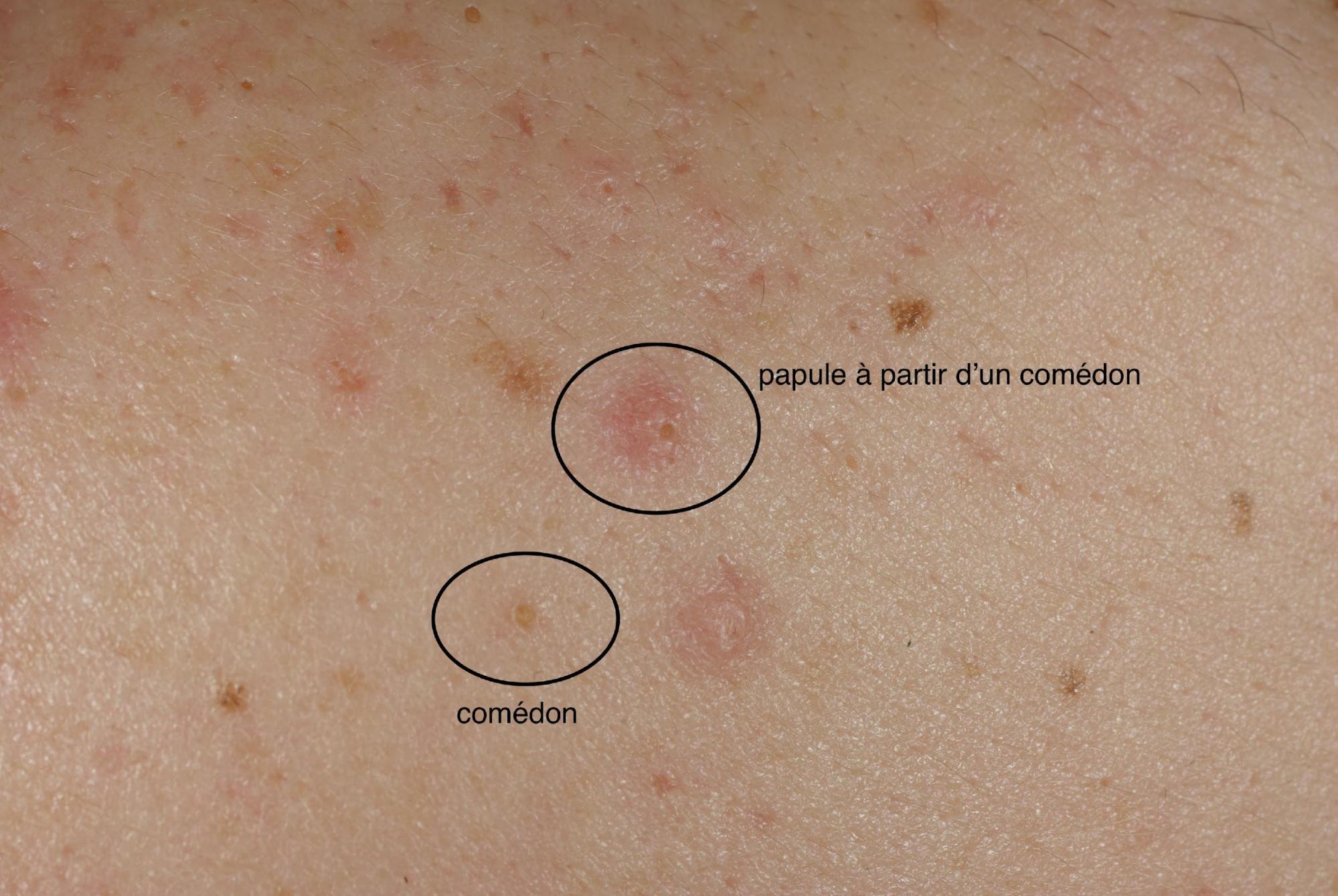
ACNÉ : PAPULE / PUSTULE
Le microkyste ou comédon fermé
- le microkyste ou comédon fermé ou point blanc, correspond à un follicule pilosébacé dont l’ orifice du canal pilaire est recouvert de cellules de l’ épiderme (la partie supérieure de la peau) qui l’ obturent. L’ accumulation de sébum et de kératine qui continuent d’ être sécrétés par la glande sébacée entraînent un bombement induré et localisé de la peau centré par une zone pâle, d’ où son appellation de point blanc. Là aussi, la prolifération microbienne (propionibacterium acnes) existe et fait le terrain de la phase inflammatoire.
La phase inflammatoire
La phase inflammatoire commence dès qu’ il y a assez de bactéries dans la glande sébacée. Elles se multiplient et sécrètent des facteurs pro-inflammatoires. Il apparaît alors les lésions inflammatoires : papules, pustules, nodules, abcès.
- les papules sont des élévations de la peau, rouge, fermes et parfois douloureuses qui mesurent de un à quatre millimètres. Elles sont entourées d’ une auréole inflammatoire. Elles peuvent apparaître spontanément à ce stade ou se développer sur un comédon préexistant. Elles expriment l’ infection de la glande sébacée par un microbe, une bactérie spécifique de l’ acné appelée propionibacterium acnes, présente habituellement dans le sébum. A ce stade, l’ infection du follicule pilo- sébacée est superficielle mais elle peut évoluer vers le stade de pustule.
- les pustules surmontent les papules, elles sont franchement inflammatoires contenant un liquide purulent jaunâtre. Il y a plusieurs microbes qui se développent sur le même site. Ce liquide purulent peut s’ évacuer ou constituer des nodules en se rompant dans les couches profondes de la peau. Le nodule est le stade évolutif qui correspond à l’ infection en profondeur dans la peau, vers le derme et l’ hypoderme. Ils ont une évolution longue. Ils peuvent s’abcéder, se rompre ou laisser des cicatrices. Ils doivent parfois être évacués chirurgicalement.
- les kystes sont des comédons encapsulés, c’ est-à-dire entourés d’ une coque fibreuse qui ne permet plus le drainage naturel de la glande sébacée vers l’ extérieur. Ils peuvent persister indéfiniment. On trouve ce type de lésions principalement dans le dos et c’ est l’acné, dite acné nodulo-kystique qui laisse le plus souvent des cicatrices.
- les cicatrices sont la complication la plus redoutée de l’ acné. Initialement elles peuvent être rouges ou pigmentées, il s’agit de stade réversible. Mais elle peut laisser des cicatrices définitives surtout quand l’inflammation est importante, profonde, persiste ou a été manipulée. Elles peuvent prendre l’ aspect de creux (cicatrice atrophique) ou à l’ inverse, de cicatrices en relief (hypertrophiques ou chéloides) qui correspondent à des modifications fibreuses de la peau. Dans les formes évoluées, le visage peut alors prendre un aspect « grêlé ».

CICATRICES D’ACNÉ NODULO-KYSTIQUE
CICATRICES D’ACNÉ EN CREUX ATROPHIQUES
CICATRICES D’ACNÉ EN RELIEF / HYPERTROPHIQUES (CHÉLOÏDIENNES)
Les causes de l’acné
Comprendre les origines de l’ acné
La génétique joue un rôle dans l’ acné. Il existe en effet des formes familiales, donc s’ il y a un antécédent familial d’ acné, il y a plus de risque d’ avoir de l’ acné. Et si deux parents sont atteints, l'acné de leur enfant sera statistiquement plus sévère. Par ailleurs, on a constaté qu’ il existe certaines populations, (près du cercle polaire ou dans des îles isolées d'Amérique du Sud) qui ne sont pas touchées par l'acné sans que l'on sache s'il s'agit d'une protection due à l'hérédité ou si leur mode de vie, particulièrement leur alimentation, ne permet pas à l’ acné de se développer.
L' implication du stress dans la survenue de l'acné semble corroborée par la présence en grand nombre de cellules nerveuses près de la glande sébacée. Ces cellules peuvent produire une substance, dite substance P, libérée sous l'effet du stress qui peut stimuler la production de sébum. Si les recherches permettent d'isoler un principe actif, inconnu à ce jour, capable de bloquer cette substance P, il est probable qu'il sera possible de diminuer la production du sébum et d'atténuer, ce faisant, l'impact de l'acné.
Les anomalies hormonales
Des études récentes ayant évalué l’ influence de l’ âge des premières règles et la régularité des règles sur la survenue ou la gravité de l’ acné ne retrouvent pas de relation statistiquement significative.
En revanche, plusieurs études confirment la plus grande sévérité de l’ acné en période prémenstruelle (juste avant les règles).
L’ alimentation
Aucun travail scientifique sérieux ne démontre le rôle de l'alimentation dans le développement de l'acné. Mais une équipe italienne semble noter plus d’ acné en cas d’ alimentation pauvre en fruit, légumes et poisson. Les liens acné/chocolat, acné/lait, acné/sucres rapides sont toujours débattus.
Conseils pour mieux vivre l’acné
HYGIÈNE DE VIE, RESPECT DE L’ ORDONNANCE DU MÉDECIN, PROTECTION SOLAIRE : DES CONSEILS SIMPLES POUR VIVRE AU MIEUX AVEC SON ACNÉ
Une bonne hygième de vie
L' acné s' améliore plus vite si on associe au traitement prescrit par son médecin une bonne hygiène de vie : le tabac et le stress sont à éviter.
Des produits dermo-cosmétiques adaptés aux peaux acnéiques
Il faut également prendre soin de sa peau en utilisant des produits dermo-cosmétiques adaptés aux peaux acnéiques (dit non comédogènes) conseillés par le dermatologue.
Observance de la prescription et des conseils du dermatologue
Il est aussi très important de suivre la prescription et les conseils du dermatologue. Même si cela semble évident, des études scientifiques ont montré que moins de la moitié des patients souffrant d' acné suivait correctement l' ordonnance de leur médecin ! Si les prescriptions vous semblent ne pas vous convenir, il vaut mieux recontacter votre dermatologue car le traitement d' une acné invalidante s' inscrit dans le temps (6 mois à quelques années), et il est capital qu' une relation de qualité s' installe entre le malade et son médecin. Cette relation repose souvent sur les questions posées et les explications fournies lors de la consultation. Il est donc important de préparer sa consultation en notant les points qu' on souhaite aborder avec son médecin. Mieux le malade connaît sa maladie et ses traitements, plus il pourra être un partenaire actif dans son traitement, et plus celui-ci sera efficace.
Gommage et masques
L' utilisation sur la peau de gommage et de masques est agressive et déconseillée. Il ne faut donc pas les utiliser pendant toute la durée du traitement, surtout lorsque la peau est particulièrement fragilisée par certains médicaments comme les rétinoïdes.
Le soleil est à éviter
L' amélioration immédiate après exposition solaire par assèchement des lésions inflammatoires dans un premier temps ne dure pas. En effet, il se produit un épaississement secondaire de la peau qui va aggraver les lésions rétentionnelles (comédons). Après arrêt de l’exposition solaire, l' acné va rebondir et s’aggraver. De plus, l’exposition solaire peut parfois faire pigmenter (brunir) les cicatrices. Enfin, la prise de certains médicaments (ex : cyclines, isotrétinoïne…) doit faire éviter le soleil.